
SARS 2002: L'agricoltore cinese che accese la miccia della crisi globale
Era il 2002 quando un agricoltore cinese diede il via all'epidemia di SARS, dimostrando la rapidità con cui una minaccia locale può trasformarsi in una crisi globale. Un monito sull'importanza cruciale della sicurezza sanitaria globale per prevenire future pandemie.
La minaccia invisibile: La nostra difesa della salute globale
Il 16 novembre 2002, un agricoltore cinese sviluppò febbre e tosse. I medici del Guangdong individuarono rapidamente un gruppo di casi simili. Si trattava di una malattia respiratoria sconosciuta. Questo inizio silenzioso segnò l’inizio dell’epidemia di Sindrome Respiratoria Acuta Grave (SARS). Dimostrò quanto velocemente una minaccia locale potesse trasformarsi in una crisi globale.
La sicurezza sanitaria globale protegge le persone dai focolai di malattie infettive. Consiste nel prevenire, identificare e contrastare le minacce sanitarie transfrontaliere. Le minacce possono provenire da animali, laboratori o persone. L’Organizzazione Mondiale della Sanità (OMS), le agenzie nazionali come i Centri statunitensi per il controllo e la prevenzione delle malattie (CDC) e le ONG come Medici Senza Frontiere (MSF) sono attori fondamentali. Viviamo in un mondo interconnesso. Viaggi e commerci rapidi trasformano ogni focolaio locale in una potenziale emergenza globale. La debolezza dei sistemi sanitari in un paese mette a rischio la salute di tutti.
SARS: Non eravamo pronti
La SARS si propagò rapidamente oltre Foshan. Il 21 febbraio 2003, un medico del Guangdong si recò a Hong Kong. Soggiornò al Metropole Hotel. Inconsapevolmente infettò ospiti provenienti da Singapore, Vietnam e Canada. Questo singolo evento trasformò un problema regionale in una preoccupazione mondiale. Nel giro di poche settimane, la SARS colpì 30 paesi.
Il mondo reagì lentamente e senza coordinamento. I paesi condivisero poche informazioni. Le nazioni limitarono i viaggi senza chiare indicazioni. Il danno economico fu enorme. La Banca Mondiale stimò che la SARS costò all’economia globale tra i 30 e i 50 miliardi di dollari. Questo onere finanziario evidenziò l’urgente necessità di una migliore cooperazione internazionale.
La SARS fu una dura lezione. Il dottor David Heymann, allora responsabile delle malattie trasmissibili dell’OMS, affermò che il mondo aveva “scampato il pericolo”. L’esperienza determinò un’importante modifica nel diritto sanitario internazionale. Il 23 maggio 2005, l’Assemblea Mondiale della Sanità adottò il testo rivisto del Regolamento Sanitario Internazionale (RSI). Questi regolamenti divennero un accordo legalmente vincolante. I paesi li avrebbero utilizzati per prevenire, identificare, valutare e rispondere ai rischi per la salute pubblica. Il loro obiettivo era contenere la diffusione delle malattie a livello globale. Miravano anche a limitare le interruzioni ai viaggi e al commercio.
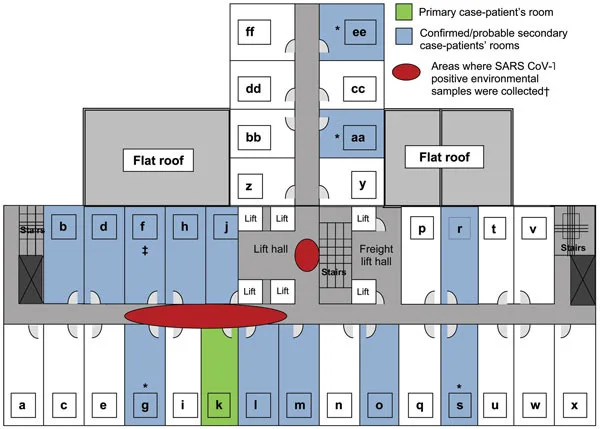
Il Metropole Hotel di Hong Kong divenne un involontario epicentro dell'epidemia di SARS nel 2003. Un singolo medico infetto che vi soggiornava trasmise involontariamente il virus a ospiti provenienti da più paesi, accelerando drasticamente la sua diffusione globale. (Fonte: commons.wikimedia.org)
H1N1: Il primo test del quadro normativo
Il RSI rivisto entrò in vigore nel giugno 2007. Richiedeva a tutti i 196 paesi firmatari di sviluppare capacità di base: sistemi di sorveglianza, diagnostica di laboratorio e piani di risposta alle emergenze. Le nazioni avevano tempo fino al 2012 per conformarsi a tali requisiti. Ma molti paesi incontrarono difficoltà nel rispettare tali requisiti.
L’11 aprile 2009, l’OMS confermò il primo caso umano di un nuovo virus influenzale A (H1N1) in Messico. Il virus si diffuse rapidamente. L’11 giugno 2009, la direttrice generale dell’OMS, la dottoressa Margaret Chan, dichiarò l’H1N1 una pandemia. Questa fu la prima pandemia influenzale globale in 41 anni. Il mondo si trovò di fronte a una nuova sfida per la sicurezza sanitaria globale.
L’H1N1 mostrò progressi, ma anche problemi persistenti. Il RSI permise una condivisione delle informazioni più rapida rispetto alla SARS. Gli scienziati identificarono rapidamente il virus. I vaccini furono sviluppati rapidamente. Entro la fine del 2009, le aziende farmaceutiche avevano prodotto milioni di dosi di vaccino.
Tuttavia, molti paesi affrontarono sfide. Alcuni non avevano scorte sufficienti di vaccini. Altri ebbero difficoltà a distribuirli. I sistemi di salute pubblica erano sotto pressione. Un rapporto dell’OMS del 2011 rilevò che molte nazioni non avevano ancora rispettato i requisiti di capacità di base del RSI. Ciò evidenziò delle lacune nella difesa mondiale contro futuri focolai.
Ebola: Una nuova spinta per la sicurezza
Nel marzo 2014, la Guinea confermò un focolaio di Ebola. Si diffuse poi rapidamente in Liberia e Sierra Leone. Questa epidemia di Ebola nell’Africa occidentale divenne la più grande di sempre. Mostrò gravi debolezze nei sistemi sanitari e nella risposta globale. La reazione iniziale del mondo fu lenta e disorganizzata.
Gli operatori sanitari locali, spesso senza sufficiente protezione, subirono l’impatto maggiore della crisi. Medici Senza Frontiere (MSF) svolse un ruolo importante. Allestirono centri di trattamento. Documentarono l’enorme portata dell’emergenza. La dottoressa Joanne Liu, allora presidente internazionale di MSF, avvertì il Consiglio di Sicurezza dell’ONU che il mondo stava “perdendo la battaglia” contro l’Ebola. Il virus infettò oltre 28.000 persone e ne uccise più di 11.000.
L’impatto devastante dell’Ebola portò a nuovi sforzi per la sicurezza sanitaria globale. Nel febbraio 2014, prima che l’Ebola si manifestasse in tutta la sua gravità, gli Stati Uniti lanciarono la Global Health Security Agenda (GHSA). Questa iniziativa riunì nazioni, organizzazioni internazionali e partner della società civile. Il suo obiettivo era aiutare i paesi a rispettare più rapidamente le regole del RSI. La GHSA si concentrò su obiettivi chiari e misurabili. Questi riguardavano 11 aree d’azione, come la biosicurezza, la sorveglianza e le operazioni di emergenza.
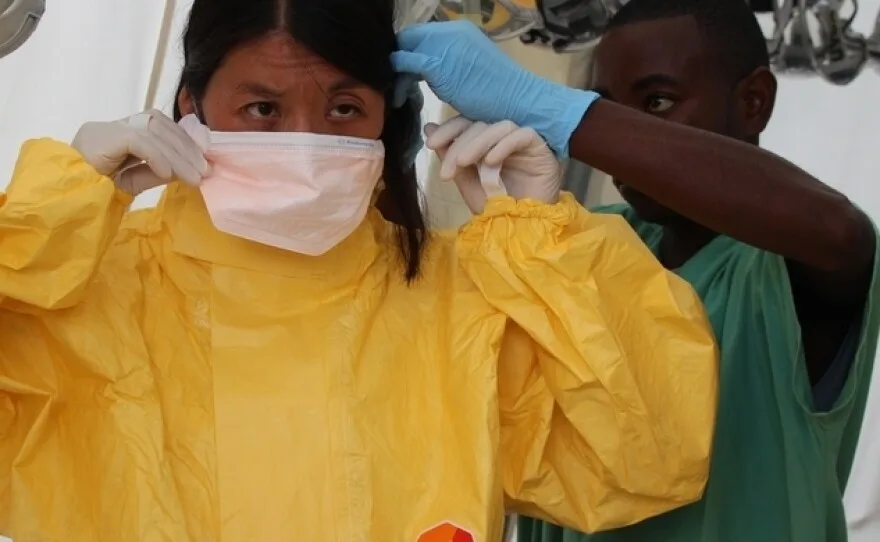
Durante la devastante epidemia di Ebola in Africa occidentale del 2014-2016, organizzazioni come Medici Senza Frontiere (MSF) istituirono centri di trattamento cruciali. Queste strutture, spesso con personale sanitario in equipaggiamento protettivo completo, furono in prima linea nella crisi, fornendo cure e sottolineando l'urgente necessità di miglioramenti nella sicurezza sanitaria globale. (Fonte: kpbs.org)
L’Ebola portò anche la Banca Mondiale a creare il Pandemic Emergency Financing Facility (PEF) nel 2017. Questo fondo fornì finanziamenti rapidi ai paesi a basso reddito che affrontavano focolai. Questi sforzi dimostrarono una maggiore dedizione alla preparazione a livello globale. Ma la prossima grande pandemia avrebbe mostrato quanto lavoro fosse ancora necessario.
COVID-19: Il mondo non era pronto
Il 31 dicembre 2019, la Cina segnalò un gruppo di casi di polmonite sconosciuta a Wuhan. Nel giro di poche settimane, un nuovo coronavirus, il SARS-CoV-2, iniziò la sua rapida diffusione globale. Il 30 gennaio 2020, il direttore generale dell’OMS, il dottor Tedros Adhanom Ghebreyesus, dichiarò il focolaio un’Emergenza di Sanità Pubblica di Rilevanza Internazionale (PHEIC). Questo era il livello di allerta più grave secondo il RSI.
Il COVID-19 divenne rapidamente una pandemia. Infettò e uccise milioni di persone in tutto il mondo. Il virus mise sotto pressione i sistemi sanitari. Danneggiò le economie e interruppe la vita quotidiana in modi nuovi. Molti paesi, nonostante anni di avvertimenti, erano impreparati. Le catene di approvvigionamento per i DPI (dispositivi di protezione individuale) e le forniture mediche andarono in crisi. Gli sforzi di test rapidi e tracciamento dei contatti spesso fallirono.
La pandemia mostrò chiare ingiustizie. I paesi ricchi ottennero rapidamente dosi di vaccino. Le nazioni a basso reddito attesero mesi o addirittura anni. Il COVAX Facility, destinato a garantire una distribuzione equa dei vaccini, affrontò difficoltà. Il dottor Tedros si espresse spesso contro il “nazionalismo vaccinale”. Chiese maggiore solidarietà globale. Un rapporto del 2021 dell’Independent Panel for Pandemic Preparedness and Response (IPPPR) rilevò che il mondo era “impreparato e scoordinato” per il COVID-19. Il RSI, nonostante il suo scopo, non riuscì a contenere una terribile crisi sanitaria globale.
Ristabilire la fiducia, rafforzare le difese
Dopo il COVID-19, il mondo ha avvertito l’urgente necessità di una sicurezza sanitaria globale più solida ed equa. Nel dicembre 2021, l’Assemblea Mondiale della Sanità ha concordato di avviare negoziati per un nuovo strumento internazionale. Questo proposto Accordo sulle pandemie mira a migliorare la cooperazione e la preparazione globale. Le discussioni sono in corso. Si concentrano sull’accesso equo ai vaccini, sulla condivisione dei dati e su una governance più forte.
Altre iniziative sono state avviate. La Banca Mondiale ha istituito un nuovo Fondo per le pandemie nel settembre 2022. Questo fondo eroga finanziamenti per la prevenzione, la preparazione e la risposta alle pandemie (PPR) nei paesi a basso e medio reddito. Mira ad affrontare la grave mancanza di investimenti che ha contribuito al disastro del COVID-19. I gruppi G7 e G20 si sono anche impegnati a rafforzare la sicurezza sanitaria globale. Sottolineano l’approccio “One Health” (Una sola salute). Questo riconosce la connessione tra la salute umana, animale e ambientale.

Il COVAX Facility è stato istituito per garantire un accesso equo ai vaccini COVID-19 a livello globale, in particolare per i paesi a basso reddito. Nonostante la sua missione cruciale, ha affrontato sfide significative, tra cui il "nazionalismo vaccinale" e problemi di catena di approvvigionamento, evidenziando le disparità globali nella risposta alle pandemie. (Fonte: cepi.net)
Questi sforzi ci esortano a imparare dagli errori passati. Mirano a garantire che nessun paese venga lasciato indietro quando apparirà la prossima malattia. Ma una volontà politica duratura e finanziamenti sufficienti sono vitali. Senza di essi, anche i migliori piani potrebbero fallire.
Domande che potresti avere
In che modo il cambiamento climatico influisce sulla sicurezza sanitaria? Il cambiamento climatico altera i modelli delle malattie. Espande gli habitat dei vettori e aumenta gli eventi meteorologici estremi. Crea nuovi rischi per la salute, sposta le persone e mette sotto pressione i sistemi sanitari. Questo rende gli sforzi per la sicurezza sanitaria globale più complessi e urgenti.
Cos’è l’Accordo sulle pandemie? L’Accordo sulle pandemie è un trattato internazionale proposto. Gli stati membri dell’OMS lo stanno negoziando. Mira a rafforzare la preparazione e la risposta globale per future pandemie. Gli obiettivi chiave includono l’accesso equo agli strumenti medici e una migliore sorveglianza.
La strada da percorrere: Responsabilità condivisa
Impariamo ripetutamente dure lezioni nel campo della salute globale, spesso troppo tardi. SARS, H1N1, Ebola, COVID-19 – ogni crisi ha rivelato le nostre debolezze. Ognuna ci ha anche spinto a costruire difese più forti. La prossima malattia arriverà sicuramente, non se, ma quando. Nuove malattie, germi resistenti ai farmaci e il cambiamento climatico presentano tutti pericoli crescenti.
Una vera sicurezza sanitaria globale richiede più di semplici nuovi trattati o fondi. Richiede investimenti continui in sistemi sanitari nazionali robusti. Significa costruire fiducia e apertura tra le nazioni. Richiede anche un accesso equo a strumenti, trattamenti e vaccini. La salute di una nazione è direttamente collegata a quella di tutti. Questa responsabilità condivisa è la nostra unica via da seguire. È tempo che la accettiamo veramente.

Gli eventi meteorologici estremi, esacerbati dal cambiamento climatico, minacciano direttamente la sicurezza sanitaria globale spostando le popolazioni, danneggiando le infrastrutture e creando condizioni favorevoli ai focolai di malattie, come si è visto nelle comunità che si stanno riprendendo da inondazioni devastanti o siccità prolungate. (Fonte: eea.europa.eu)
Potrebbe interessarti anche:
👉 Progressi Medici Significativi: Un Viaggio Attraverso la Storia della Medicina
👉 La realtà virtuale nell’assistenza sanitaria: rivoluzionare la medicina e la cura del paziente
👉 Misteri Irrisolti della Scienza: Cosmo, Quantistica e Oltre
