
SRAS 2002 : d'un cas en Chine à la crise sanitaire mondiale
Retour sur les débuts discrets de l'épidémie de SRAS en 2002. Partie d'un agriculteur chinois, elle est rapidement devenue une crise mondiale, soulignant l'importance cruciale de la sécurité sanitaire planétaire.
La menace invisible : la défense de notre santé mondiale
Le 16 novembre 2002, un agriculteur chinois a développé de la fièvre et de la toux. Les médecins du Guangdong ont rapidement identifié un foyer de cas similaires. Ils se sont retrouvés face à une maladie respiratoire inconnue. Ce début discret a marqué le point de départ de l’épidémie de syndrome respiratoire aigu sévère (SRAS). Cela a démontré à quelle vitesse une menace locale pouvait se transformer en crise mondiale.
La sécurité sanitaire mondiale protège les populations des épidémies de maladies infectieuses. Elle consiste à prévenir, détecter et combattre les menaces sanitaires transfrontalières. Ces menaces peuvent provenir d’animaux, de laboratoires ou d’êtres humains. L’Organisation mondiale de la Santé (OMS), des agences nationales comme les Centres pour le contrôle et la prévention des maladies (CDC) des États-Unis, et des ONG telles que Médecins Sans Frontières (MSF) sont des acteurs clés. Nous vivons dans un monde interconnecté. La rapidité des voyages et des échanges commerciaux peut transformer chaque épidémie locale en une urgence mondiale potentielle. Des systèmes de santé fragiles dans un pays donné menacent la sécurité sanitaire de tous.
SRAS : nous n’étions pas prêts
Le SRAS s’est rapidement propagé au-delà de Foshan. Le 21 février 2003, un médecin du Guangdong s’est rendu à Hong Kong. Il a séjourné à l’hôtel Metropole. Il a infecté à son insu des clients de Singapour, du Vietnam et du Canada. Cet événement unique a transformé un problème régional en une préoccupation mondiale. En quelques semaines, le SRAS a touché 30 pays.
Le monde a réagi lentement et sans coordination. Le partage d’informations entre les pays a été insuffisant. Les nations ont restreint les voyages sans directives claires. Les dommages économiques ont été énormes. La Banque mondiale a estimé que le SRAS avait coûté à l’économie mondiale entre 30 et 50 milliards de dollars. Ce lourd tribut financier a mis en évidence la nécessité urgente d’une meilleure coopération internationale.
Le SRAS a été une dure leçon. Le Dr David Heymann, alors responsable des maladies transmissibles à l’OMS, a déclaré que le monde avait « échappé de peu à la catastrophe ». Cette expérience a entraîné un changement majeur dans le droit international de la santé. Le 23 mai 2005, l’Assemblée mondiale de la Santé a adopté le Règlement sanitaire international (RSI) révisé. Ces règlements sont devenus un accord juridiquement contraignant. Les pays devaient les utiliser pour prévenir, détecter, évaluer et riposter aux risques pour la santé publique. Leur objectif était d’endiguer la propagation des maladies à l’échelle mondiale. Ils visaient également à limiter les perturbations des voyages et du commerce.
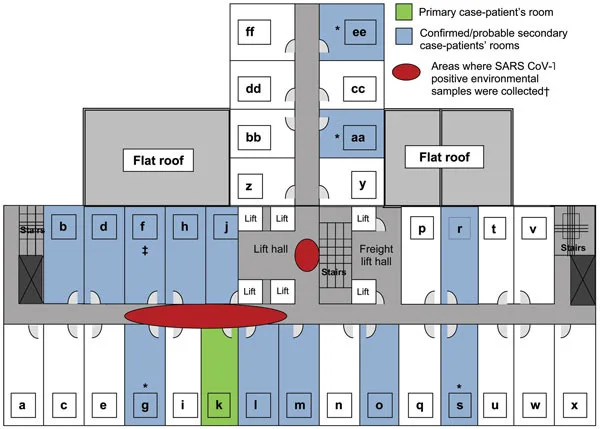
L'hôtel Metropole de Hong Kong est devenu un épicentre involontaire de l'épidémie de SRAS en 2003. Un seul médecin infecté y séjournant a transmis le virus à son insu à des clients de plusieurs pays, accélérant considérablement sa propagation mondiale. (Source : commons.wikimedia.org)
H1N1 : le premier test du dispositif
Le RSI révisé est entré en vigueur en juin 2007. Il exigeait des 196 pays signataires qu’ils développent des capacités de base : des systèmes de surveillance, des diagnostics de laboratoire et des plans d’intervention d’urgence. Les nations avaient jusqu’en 2012 pour s’y conformer. Mais de nombreux pays ont eu du mal à les mettre en œuvre.
Le 11 avril 2009, l’OMS a confirmé le premier cas humain d’un nouveau virus de la grippe A (H1N1) au Mexique. Le virus s’est propagé rapidement. Le 11 juin 2009, la Directrice générale de l’OMS, le Dr Margaret Chan, a déclaré le H1N1 pandémie mondiale. C’était la première pandémie mondiale de grippe en 41 ans. Le monde était désormais confronté à une nouvelle épreuve pour sa sécurité sanitaire.
Le H1N1 a révélé des progrès, mais aussi des problèmes persistants. Le RSI a permis un partage d’informations plus rapide que pendant le SRAS. Les scientifiques ont rapidement identifié le virus. Les vaccins ont été développés rapidement. Fin 2009, les entreprises pharmaceutiques avaient produit des millions de doses de vaccin.
Pourtant, de nombreux pays ont été confrontés à des défis. Certains manquaient de stocks de vaccins. D’autres ont eu du mal à les distribuer. Les systèmes de santé publique étaient mis à rude épreuve. Un rapport de l’OMS de 2011 a révélé que de nombreuses nations n’avaient toujours pas satisfait aux exigences en matière de capacités de base du RSI. Cela a laissé des lacunes dans la défense mondiale contre de futures épidémies.
Ebola : un nouvel élan pour la sécurité sanitaire
En mars 2014, la Guinée a confirmé une épidémie d’Ebola. Elle s’est ensuite rapidement propagée au Libéria et à la Sierra Leone. Cette épidémie d’Ebola en Afrique de l’Ouest est devenue la plus importante jamais enregistrée. Elle a révélé de graves faiblesses dans les systèmes de santé et la riposte mondiale. La réaction initiale du monde a été lente et désorganisée.
Les travailleurs de la santé locaux, souvent sans protection suffisante, ont été en première ligne face à la crise. Médecins Sans Frontières (MSF) a joué un rôle important. Ils ont mis en place des centres de traitement. Ils ont documenté l’ampleur considérable de cette urgence. La Dre Joanne Liu, alors présidente internationale de MSF, a averti le Conseil de sécurité de l’ONU que le monde était « en train de perdre la bataille » contre Ebola. Le virus a infecté plus de 28 000 personnes et en a tué plus de 11 000.
L’impact dévastateur d’Ebola a conduit à de nouveaux efforts en matière de sécurité sanitaire mondiale. En février 2014, avant que l’épidémie d’Ebola n’atteigne sa pleine ampleur, les États-Unis ont lancé le Global Health Security Agenda (GHSA). Cette initiative a réuni des nations, des organisations internationales et des partenaires de la société civile. Son objectif était d’aider les pays à se conformer plus rapidement aux exigences du RSI. Le GHSA s’est concentré sur des objectifs clairs et mesurables. Ceux-ci couvraient 11 domaines d’action, tels que la biosécurité, la surveillance et les opérations d’urgence.
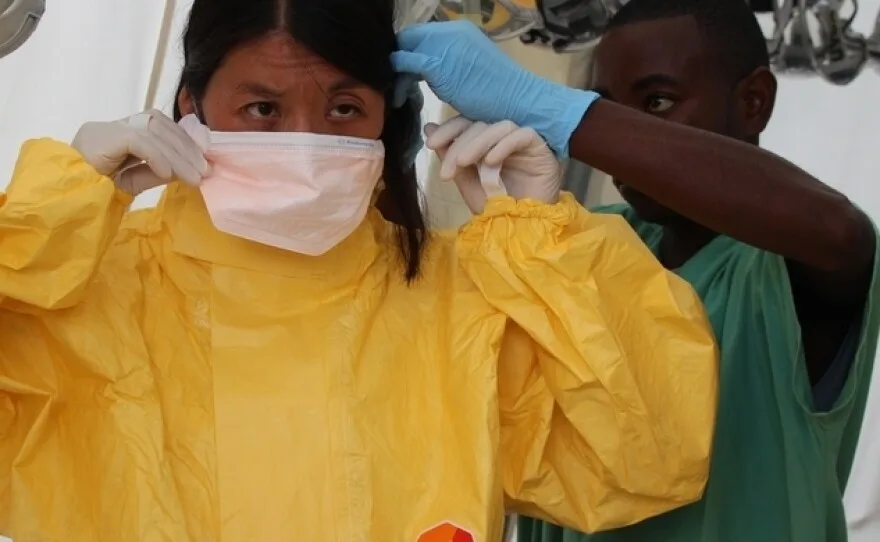
Pendant la dévastatrice épidémie d'Ebola en Afrique de l'Ouest de 2014-2016, des organisations comme Médecins Sans Frontières (MSF) ont établi des centres de traitement essentiels. Ces installations, souvent dotées de travailleurs de la santé en équipement de protection complet, étaient en première ligne de la crise, fournissant des soins et soulignant le besoin urgent d'améliorer la sécurité sanitaire mondiale. (Source : kpbs.org)
Ebola a également conduit la Banque mondiale à créer le Fonds de financement d’urgence en cas de pandémie (PEF) en 2017. Ce fonds a permis de fournir un financement rapide aux pays à faible revenu confrontés à des épidémies. Ces efforts ont montré que le monde était plus engagé en faveur de la préparation. Mais la prochaine pandémie majeure montrerait à quel point il restait encore beaucoup à faire.
COVID-19 : le monde n’était pas prêt
Le 31 décembre 2019, la Chine a signalé un foyer de cas de pneumonie d’origine inconnue à Wuhan. En quelques semaines, un nouveau coronavirus, le SRAS-CoV-2, a commencé sa rapide propagation mondiale. Le 30 janvier 2020, le Directeur général de l’OMS, le Dr Tedros Adhanom Ghebreyesus, a déclaré l’épidémie comme une urgence de santé publique de portée internationale (USPPI). C’était le niveau d’alerte le plus grave en vertu du RSI.
Le COVID-19 est rapidement devenu une pandémie. Il a infecté et tué des millions de personnes dans le monde. Le virus a mis à rude épreuve les systèmes de santé. Il a nui aux économies et perturbé la vie quotidienne de manière inédite. De nombreux pays, malgré des années d’avertissements, n’étaient pas préparés. Les chaînes d’approvisionnement en EPI et en fournitures médicales se sont effondrées. Les efforts de dépistage rapide et de recherche des contacts ont souvent échoué.
La pandémie a révélé une injustice flagrante. Les pays riches ont rapidement obtenu des doses de vaccin. Les nations à faible revenu ont attendu des mois, voire des années. Le Dispositif COVAX, destiné à assurer une distribution équitable des vaccins, a rencontré des difficultés. Le Dr Tedros s’est souvent prononcé contre le « nationalisme vaccinal ». Il a appelé à une plus grande solidarité mondiale. Un rapport de 2021 du Groupe indépendant sur la préparation et la riposte à la pandémie (IPPPR) a conclu que le monde était « non préparé et non coordonné » face au COVID-19. Le RSI, malgré son objectif, n’a pas réussi à empêcher une terrible crise sanitaire mondiale.
Reconstruire la confiance, renforcer les défenses
Après le COVID-19, le monde a pris conscience de la nécessité d’une sécurité sanitaire mondiale plus robuste et plus équitable. En décembre 2021, l’Assemblée mondiale de la Santé a convenu d’entamer des négociations pour un nouvel instrument international. Ce projet d’Accord sur les pandémies vise à améliorer la coopération et la préparation mondiales. Les discussions sont en cours. Elles se concentrent sur l’accès équitable aux vaccins, le partage des données et une gouvernance renforcée.
D’autres initiatives ont vu le jour. La Banque mondiale a lancé un nouveau Fonds pour les pandémies en septembre 2022. Ce fonds fournit des ressources pour la prévention, la préparation et la riposte aux pandémies (PPR) dans les pays à revenu faible et intermédiaire. Il vise à remédier au grave manque d’investissement qui a contribué à la catastrophe du COVID-19. Les groupes du G7 et du G20 se sont également engagés à renforcer la sécurité sanitaire mondiale. Ils insistent sur l’approche « Une seule santé ». Celle-ci reconnaît le lien entre la santé humaine, animale et environnementale.

Le Dispositif COVAX a été créé pour assurer un accès équitable aux vaccins COVID-19 à l'échelle mondiale, en particulier pour les pays à faible revenu. Malgré sa mission cruciale, il a été confronté à des défis importants, notamment le « nationalisme vaccinal » et des problèmes de chaîne d'approvisionnement, soulignant les disparités mondiales dans la réponse aux pandémies. (Source : cepi.net)
Ces efforts nous incitent à tirer les leçons des échecs passés. Ils visent à garantir qu’aucun pays ne soit laissé pour compte lorsque la prochaine maladie apparaîtra. Mais une volonté politique durable et un financement suffisant sont essentiels. Sans eux, même les meilleurs plans pourraient échouer.
Vos questions
Comment le changement climatique affecte-t-il la sécurité sanitaire ? Le changement climatique modifie les dynamiques des maladies. Il étend les habitats des vecteurs et augmente les phénomènes météorologiques extrêmes. Il crée de nouveaux risques pour la santé, déplace les populations et met à rude épreuve les systèmes de santé. Cela rend les efforts de sécurité sanitaire mondiale plus complexes et urgents.
Qu’est-ce que l’Accord sur les pandémies ? L’Accord sur les pandémies est un projet de traité international. Les États membres de l’OMS le négocient. Il vise à renforcer la préparation et la riposte mondiales aux futures pandémies. Les objectifs clés incluent un accès équitable aux outils médicaux et une meilleure surveillance.
La voie à suivre : une responsabilité partagée
Nous tirons sans cesse de dures leçons en matière de santé mondiale, souvent trop tard. SRAS, H1N1, Ebola, COVID-19 – chaque crise a révélé nos faiblesses. Chacune nous a également incités à construire des défenses plus solides. La prochaine maladie viendra sûrement, non pas si, mais quand. Les nouvelles maladies, les germes résistants aux médicaments et le changement climatique présentent tous des dangers croissants.
Une véritable sécurité sanitaire mondiale nécessite plus que de nouveaux traités ou fonds. Elle exige un investissement continu dans des systèmes de santé nationaux solides. Elle signifie bâtir la confiance et l’ouverture entre les nations. Elle nécessite également un accès équitable aux outils, aux traitements et aux vaccins. La santé d’une nation est directement liée à celle de tous. Cette responsabilité partagée est notre seule voie à suivre. Il est temps que nous l’acceptions vraiment.

Les événements météorologiques extrêmes, exacerbés par le changement climatique, menacent directement la sécurité sanitaire mondiale en déplaçant les populations, en endommageant les infrastructures et en créant des conditions propices aux épidémies, comme on le voit dans les communautés se remettant d'inondations dévastatrices ou de sécheresses prolongées. (Source : eea.europa.eu)
Vous pourriez aussi aimer:
👉 Percées médicales majeures : Un voyage à travers l’histoire de la médecine
👉 Les Mystères Inexpliqués de la Science : Cosmos, Quantique et Au-delà
