
El SARS de 2002: Un agricultor chino, la chispa que puso en jaque la seguridad sanitaria global
El brote del SARS en 2002, iniciado por un agricultor en China, reveló la vulnerabilidad del mundo ante nuevas enfermedades. Su rápida expansión global subrayó la urgencia de la seguridad sanitaria transfronteriza.
La amenaza invisible: nuestra defensa sanitaria global
El 16 de noviembre de 2002, un agricultor chino presentó fiebre y tos. Los médicos de Guangdong detectaron rápidamente varios casos similares. Se enfrentaron a una enfermedad respiratoria desconocida. Este comienzo silencioso marcó el inicio del brote del Síndrome Respiratorio Agudo Severo (SARS). Demostró lo rápido que una amenaza local podía convertirse en una crisis global.
La seguridad sanitaria global protege a las personas de los brotes de enfermedades infecciosas. Implica detener, detectar y combatir las amenazas sanitarias que traspasan fronteras. Las amenazas pueden provenir de animales, laboratorios o personas. La Organización Mundial de la Salud (OMS), agencias nacionales como los Centros para el Control y la Prevención de Enfermedades estadounidenses (CDC), y ONG como Médicos Sin Fronteras (MSF) son actores clave. Vivimos en un mundo interconectado. La rapidez de los viajes y el comercio puede transformar cada brote local en una posible emergencia global. Los sistemas de salud débiles de un país amenazan a todos.
SARS: no estábamos preparados
El SARS se propagó rápidamente más allá de Foshan. El 21 de febrero de 2003, un médico de Guangdong viajó a Hong Kong. Se alojó en el Hotel Metropole. Sin saberlo, infectó a huéspedes de Singapur, Vietnam y Canadá. Este hecho aislado transformó un problema regional en una preocupación a escala global. En cuestión de semanas, el SARS afectó a 30 países.
El mundo reaccionó lentamente y sin coordinación. Los países compartieron poca información. Se restringieron los viajes sin directrices claras. El daño económico fue enorme. El Banco Mundial estimó que el SARS supuso un coste para la economía global de entre 30 000 y 50 000 millones de dólares. Este impacto económico evidenció la necesidad urgente de una mejor cooperación internacional.
El SARS fue una dura lección. El Dr. David Heymann, quien era entonces jefe de enfermedades transmisibles de la OMS, dijo que el mundo había “esquivado una bala”. La experiencia propició un cambio significativo en el derecho sanitario internacional. El 23 de mayo de 2005, la Asamblea Mundial de la Salud adoptó la versión revisada del Reglamento Sanitario Internacional (RSI). Este reglamento se convirtió en un acuerdo legalmente vinculante. Los países debían utilizarlos para prevenir, detectar, evaluar y responder a los riesgos para la salud pública. Su objetivo era detener la propagación de enfermedades a nivel mundial. También tenían como objetivo minimizar las interrupciones en los viajes y el comercio.
El Hotel Metropole en Hong Kong se convirtió en un epicentro involuntario del brote de SARS en 2003. Un solo médico infectado que se alojaba aquí transmitió sin saberlo el virus a huéspedes de varios países, acelerando drásticamente su propagación global. (Fuente: commons.wikimedia.org)
H1N1: la primera prueba del marco
La versión revisada del RSI entró en vigor en junio de 2007. Exigían a los 196 países signatarios que desarrollaran capacidades básicas: sistemas de vigilancia, diagnóstico de laboratorio y planes de respuesta a emergencias. Los países tenían hasta 2012 para cumplir con estos requisitos. Pero muchos países encontraron dificultades para hacerlo.
El 11 de abril de 2009, la OMS confirmó el primer caso humano de un nuevo virus de influenza A (H1N1) en México. El virus se propagó rápidamente. El 11 de junio de 2009, la Directora General de la OMS, Dra. Margaret Chan, declaró el H1N1 pandemia. Esta fue la primera pandemia global de influenza en 41 años. El mundo se enfrentaba ahora a una nueva prueba para su seguridad sanitaria.
El H1N1 evidenció progresos, pero también problemas persistentes. El RSI permitió un intercambio de información más rápido que durante el SARS. Los científicos identificaron rápidamente el virus. Las vacunas se desarrollaron rápidamente. A finales de 2009, las empresas farmacéuticas habían producido millones de dosis.
Aun así, muchos países enfrentaron desafíos. Algunos no tenían suficientes suministros de vacunas. Otros tuvieron dificultades para distribuirlas. Los sistemas de salud pública estaban sobrecargados. Un informe de la OMS de 2011 reveló que muchos países aún no habían cumplido los requisitos de capacidades básicas del RSI. Esto dejó lagunas en la defensa mundial contra futuros brotes.
Ébola: un nuevo impulso para la seguridad
En marzo de 2014, Guinea confirmó un brote de Ébola. Luego se propagó rápidamente a Liberia y Sierra Leona. Esta epidemia de Ébola en África Occidental se convirtió en la más grande de la historia. Demostró graves debilidades en los sistemas de salud y la respuesta global. La reacción inicial del mundo fue lenta y desorganizada.
Los trabajadores de la salud locales, a menudo sin la protección adecuada, fueron los más afectados por la crisis. Médicos Sin Fronteras (MSF) desempeñó un papel importante. Establecieron centros de tratamiento. Documentaron la enorme magnitud de la emergencia. La Dra. Joanne Liu, quien era entonces Presidenta Internacional de MSF, advirtió al Consejo de Seguridad de la ONU que el mundo estaba “perdiendo la batalla” contra el Ébola. El virus infectó a más de 28 000 personas y mató a más de 11 000.
El impacto devastador del Ébola impulsó nuevos esfuerzos de seguridad sanitaria global. En febrero de 2014, antes de que el Ébola mostrara toda su magnitud, Estados Unidos lanzó la Agenda de Seguridad Sanitaria Global (GHSA). Esta iniciativa reunió a países, organizaciones internacionales y socios de la sociedad civil. Su objetivo era ayudar a los países a cumplir las normas del RSI más rápidamente. La GHSA se centró en objetivos claros y medibles. Estos abarcaban 11 ámbitos de acción, como bioseguridad, vigilancia y operaciones de emergencia.
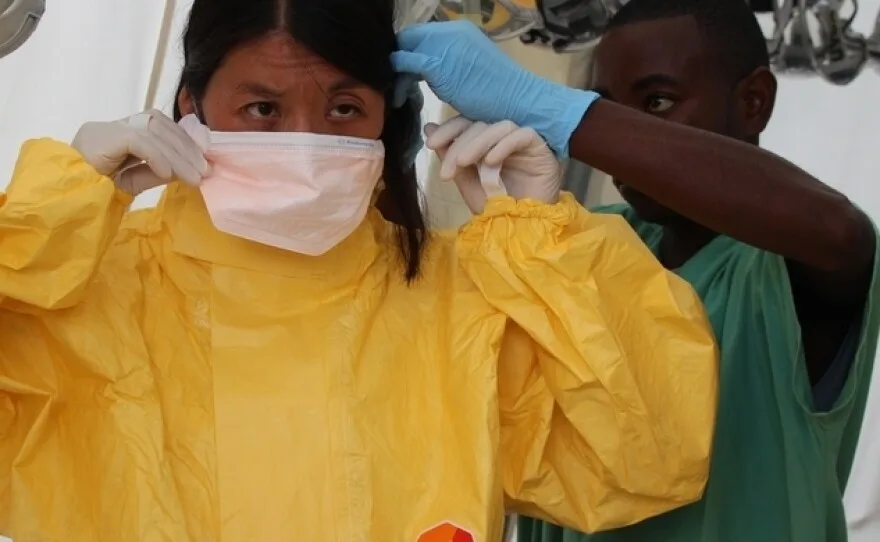
Durante la devastadora epidemia de Ébola en África Occidental de 2014-2016, organizaciones como Médicos Sin Fronteras (MSF) establecieron centros de tratamiento críticos. Estas instalaciones, a menudo con personal sanitario con equipo de protección completo, estuvieron a la vanguardia de la crisis, brindando atención y destacando la urgente necesidad de mejoras en la seguridad sanitaria global. (Fuente: kpbs.org)
El Ébola también impulsó al Banco Mundial a crear el Fondo de Financiamiento de Emergencia para Pandemias (PEF) en 2017. Este fondo proporcionó financiación rápida a los países de bajos ingresos que enfrentaban brotes. Estos esfuerzos demostraron que el mundo estaba más comprometido con la preparación. Pero la próxima gran pandemia mostraría cuánto quedaba por hacer.
COVID-19: el mundo no estaba preparado
El 31 de diciembre de 2019, China informó de un brote de casos de neumonía desconocida en Wuhan. En cuestión de semanas, un nuevo coronavirus, el SARS-CoV-2, comenzó su rápida propagación a nivel mundial. El 30 de enero de 2020, el Director General de la OMS, Dr. Tedros Adhanom Ghebreyesus, declaró el brote una Emergencia de Salud Pública de Importancia Internacional (ESPII). Este fue el nivel de alerta más grave bajo el RSI.
La COVID-19 se convirtió rápidamente en una pandemia. Infectó y mató a millones de personas en todo el mundo. El virus sobrecargó los sistemas de atención médica. Perjudicó las economías e interrumpió la vida diaria de formas inéditas. Muchos países, a pesar de años de advertencias, no estaban preparados. Las cadenas de suministro de EPI y material médico colapsaron. Los esfuerzos de detección rápida y rastreo de contactos a menudo fracasaron.
La pandemia evidenció una clara desigualdad. Los países ricos obtuvieron rápidamente dosis de vacunas. Los países de bajos ingresos esperaron meses o incluso años. El Mecanismo COVAX, destinado a garantizar una distribución justa de vacunas, enfrentó dificultades. El Dr. Tedros a menudo denunció el “nacionalismo de las vacunas”. Instó a una mayor solidaridad global. Un informe de 2021 del Panel Independiente para la Preparación y Respuesta ante Pandemias (IPPPR) determinó que el mundo estaba “sin preparación y descoordinado” para la COVID-19. El RSI, a pesar de su propósito, no logró detener una terrible crisis sanitaria global.
Reconstruyendo la confianza, reforzando las defensas
Después de la COVID-19, el mundo reconoció la imperiosa necesidad de una seguridad sanitaria global más sólida y justa. En diciembre de 2021, la Asamblea Mundial de la Salud acordó iniciar negociaciones para un nuevo instrumento internacional. Este Acuerdo sobre Pandemias propuesto busca mejorar la cooperación y preparación global. Las discusiones están en curso. Se centran en el acceso equitativo a las vacunas, el intercambio de datos y una gobernanza más sólida.
Se han iniciado otras iniciativas. El Banco Mundial lanzó un nuevo Fondo para Pandemias en septiembre de 2022. Este fondo proporciona financiación para la prevención, preparación y respuesta ante pandemias (PPR) en países de ingresos bajos y medianos. Su objetivo es abordar la grave falta de inversión que contribuyó al desastre de la COVID-19. Los grupos del G7 y G20 también se comprometieron a fortalecer la seguridad sanitaria global. Hacen hincapié en el enfoque “Una Salud”. Esto reconoce la conexión entre la salud humana, animal y ambiental.

El Mecanismo COVAX se estableció para garantizar el acceso equitativo a las vacunas contra la COVID-19 a nivel mundial, especialmente para los países de bajos ingresos. A pesar de su misión crucial, enfrentó desafíos significativos, incluido el 'nacionalismo de las vacunas' y problemas en la cadena de suministro, lo que puso de manifiesto las disparidades globales en la respuesta a la pandemia. (Fuente: cepi.net)
Estos esfuerzos nos instan a aprender de los fracasos pasados. Buscan garantizar que ningún país se quede atrás cuando aparezca la próxima enfermedad. Pero la voluntad política duradera y la financiación suficiente son vitales. Sin estos, incluso los mejores planes podrían fracasar.
Preguntas que podrías tener
¿Cómo afecta el cambio climático a la seguridad sanitaria? El cambio climático altera los patrones de las enfermedades. Expande los hábitats de los vectores y aumenta los fenómenos meteorológicos extremos. Crea nuevos riesgos para la salud, desplaza a las personas y sobrecarga los sistemas de salud. Esto hace que los esfuerzos de seguridad sanitaria global sean más complejos y urgentes.
¿Qué es el Acuerdo sobre Pandemias? El Acuerdo sobre Pandemias es un tratado internacional que se propone. Los estados miembros de la OMS lo están negociando. Su objetivo es fortalecer la preparación y respuesta global ante futuras pandemias. Los objetivos clave incluyen el acceso equitativo a herramientas médicas y una mejor vigilancia.
El camino a seguir: responsabilidad compartida
En el ámbito de la salud global, aprendemos duras lecciones una y otra vez, a menudo demasiado tarde. SARS, H1N1, Ébola, COVID-19 – cada crisis reveló nuestras debilidades. Cada una también nos impulsó a construir defensas más fuertes. La próxima enfermedad seguramente llegará, no es cuestión de si, sino de cuándo. Nuevas enfermedades, gérmenes resistentes a los medicamentos y el cambio climático representan peligros crecientes.
La verdadera seguridad sanitaria global necesita más que meros nuevos tratados o fondos. Necesita una inversión continua en sistemas de salud nacionales sólidos. Implica fomentar la confianza y la transparencia entre los países. También necesita un acceso equitativo a herramientas, tratamientos y vacunas. La salud de un país está directamente ligada a la de todos los demás. Esta responsabilidad compartida es nuestro único camino a seguir. Es hora de que la aceptemos plenamente.

Los fenómenos meteorológicos extremos, exacerbados por el cambio climático, amenazan directamente la seguridad sanitaria global al desplazar poblaciones, dañar infraestructuras y crear condiciones propicias para brotes de enfermedades, como se observa en comunidades que se recuperan de inundaciones devastadoras o sequías prolongadas. (Fuente: eea.europa.eu)
```También te puede interesar:
👉 Avances Médicos Significativos: Un Viaje a Través de la Historia de la Medicina
👉 Realidad virtual en la atención médica: revolucionando la medicina y el cuidado del paciente
👉 Misterios Inexplicables de la Ciencia: Cosmos, Cuántica y Más Allá
